Mordedura Sospechosa de Rabia ¿Qué hacer ante esta situación?
Saludos cordiales comunidad científica de Steemit, es para mí como siempre un placer saludarles, en especial a las comunidades de: @stem-espanol, @steemstem, @curie, @utopian-io, @proconocimiento, @cervantes y @entropia, por su constante apoyo al contenido que comparto con todos ustedes.
En esta ocasión, quise presentarles este artículo, ya que se trata de un tópico muy frecuente en las salas de emergencia del mundo, afectando a un buen número de pacientes, en donde se incluyen personas de cualquier edad; se trata pues, de las mordeduras provocadas por animales (perros, gatos, etc.) que cumplen con las características de ser sospechosas de transmitir la rabia.

Como muchos recordarán, la rabia es una enfermedad producida a través de la infección con el virus homónimo, que puede ser transmitido a través del contacto zoonótico (con animales), infectados; esta enfermedad en el hombre, una vez que se desarrolla, es mortal en el 99% de los casos. Esto NO quiere decir que toda persona que haya sido mordida por un animal en que se sospeche la presencia de rabia (o en un peor escenario, que se compruebe), va a desarrollar la enfermedad y posteriormente a morir, ya que si bien existe una alta probabilidad de que haya adquirido el virus, la situación puede ser controlada, siguiendo un protocolo que está claramente establecido para evitar la propagación y el desarrollo del virus en el organismo de la persona infectada, y de esta forma frenar el proceso, sin permitir que se desarrolle la enfermedad.
Por estas razones, en el presente artículo se discutirán los aspectos más importantes sobre este virus, pero más importante aún acerca de las principales características de una mordedura sospechosa de transmitirlo, para de esta forma saber identificar y diferenciar entre una mordedura grave y una leve, así como conocer los factores a considerar para la determinación de la conducta a seguir en base al protocolo específico para cada tipo de situación.

Se trata de un virus perteneciente al género Lyssavirus, familia Rhabdoviridae (proveniente del griego rhabdos = bastón), y consta de siete diferentes serotipos, siendo el serotipo 1 el virus causante de la rabia clásica.
Este virus tiene forma de bala, y contiene un núcleo de ARN helicoidal y de tira única, y el interior del virón presenta además una nucleocápside helicoidal, una membrana lipoproteica, y peplómeros de glicoproteína.

Fuente: Imagen de uso libre, Wikipedia. Virus de la Rabia
Una característica importante acerca de este agente etiológico, es que una vez que el virus fue adquirido por el huésped, éste se aloja en receptores del tipo colinérgico, donde una vez fijado se introduce al citoplasma y comienza así la replicación de su ARN en el interior de la célula (neuronas), así como la síntesis de proteínas, que podrían explicar el daño neuronal ocasionado; posterior a esto, el siguiente paso sería la transmisión del virus a través de los axones al Sistema Nervioso Central (SNC) a una velocidad considerable.
Como ya se había mencionado anteriormente, la transmisión del virus se produce a través del contacto del mismo (principalmente a través de saliva), con piel no indemne; y en una menor proporción se han reportado escasos casos donde la transmisión fue a través del tracto respiratorio.
El período de incubación, que es definido como el lapso transcurrido desde el momento en que se produce la infección hasta la aparición de las manifestaciones clínicas, es reportado entre 6 días y 14 meses; ya que el desarrollo de la clínica dependerá de dos factores principales: la cantidad de inoculo viral y la proximidad de la herida al SNC, ya que se observa de esta forma que si el inoculo es alto, o se produce directamente sobre los nervios, la infección llegará mucho más rápido a las placas neuromusculares, y esto explicaría la variabilidad en el período de incubación de esta enfermedad.
La propagación antes mencionada del virus, se produce de forma centrípeta, por los nervios periféricos hacia el SNC, y una vez que el virus se localiza allí e iniciada la replicación viral, se inicia la "rabia clínica", la cual será posteriormente seguida por la diseminación viral hacia el resto de la economía del cuerpo.

Rabia es una palabra derivada de una antigua lengua india "rabh", que significaba conducta violenta, ya que se trata de una enfermedad conocida desde la antigüedad, que alteraba el comportamiento de la persona que la padecía (así como de los animales).
Se trata de una enfermedad considerada como una zoonosis, siendo el hombre un huésped "accidental", y casi siempre el terminal en su cadena de transmisión. Está ampliamente distribuida a nivel mundial, con un mayor número de casos registrados en los continentes de África y Asia, y siendo los más afectados personas menores de 15 años.
Puede tener varias formas de presentación , clasificándose así en rabia clásica y no clásica.
Rabia Clásica:
Es la más frecuente de las dos, y está relacionada a la infección por el genotipo 1, el cual a su vez es transmitido por los animales más frecuentemente involucrados en los accidentes por mordeduras (perros, gatos, animales silvestres, etc.), y en ellas se reconocen 5 etapas bien diferenciadas:

Fuente: Imagen de elaboración propia, con la utilización del programa Microsoft Power Point.
Incubación: Como ya se había explicado, es un período de duración muy variable, ya que puede ir de apenas unos días hasta más de 1 año (siendo el límite reportado, un máximo de 27 meses), ya que éste depende de la rapidez con que el virus alcance las células del SNC, para que de esta forma se presenten las manifestaciones clínicas neurológicas características.
Prodrómo: se constituye con el paso del virus del sistema nervioso periférico al nervioso, durando alrededor de dos a diez días, y en donde se desarrollan síntomas inespecíficos como fiebre, malestar general, cefalea, náuseas y/o vómitos, irritabilidad, así como dolor o parestesias en el sitio de inoculación del virus (lugar de la mordedura).
Fase Neurológica Aguda: Una vez que el virus se replica en las células nerviosas, y comienza su distribución hacia otros órganos y tejidos, comienza esta fase, que se caracteriza por la disfunción neurológica. La principal sintomatología viene dada por la encefalo-mielo-radiculitis, y la alteración autonómica (esta última causando excesiva sudoración y salivación, piloerección, anomalías pupilares, inestabilidad hemodinámica, cardíaca y respiratoria).
La fiebre está presente siempre, y esta fase puede variar en su duración, pero en lo general es de tres a siete días.
Esta fase puede presentarse a su vez, de dos formas diferentes, siendo éstas:
Rabia encefalítica (también llamada furiosa) es la más frecuente, presente hasta en un 80% de los casos, y los síntomas se basan en una hiperexcitabilidad que agrava con estímulos externos como por ejemplo: miedo, luz o ruido; los pacientes presentan hipersalivación, alucinaciones, hidro y aéreofobia (espasmos laríngeos y faríngeos cuando la persona intenta tomar agua o perciben una brisa en el rostro).
Rabia paralítica: el elemento cardinal es una parálisis de la extremidad donde se localiza la mordedura, la cual posteriormente se distribuye, pudiendo causar cuadriplejía simétrica o asimétrica, además de pérdida del control de esfínteres. En estos casos, la muerte puede producirse en cuestión de semanas, por parálisis bulbar y diafragmática.Coma: Es el resultado de la progresión clínica, tanto en la forma encefalítica, como en la paralítica, puede extenderse hasta catorce días. Se encuentra asociada a la falla multiorgánica e inestabilidad hemodinámica causada por el cuadro clínico agudo, como consecuencia del daño encefálico.
Muerte: Las causas de muerte son multifactoriales en estos casos, pero casi siempre responden a causas cardíacas (insuficiencia, shock, hipotensión, arritmias), o respiratorias (hipoxemia y depresión respiratoria).
Rabia NO Clásica:
Por lo general está relacionada al genotipo no 1, transmitido por la mordedura ocasionada por la mordedura por murciélagos, y estos pacientes pueden no tener las características ya mencionadas en la rabia clásica. En el período prodrómico, acá pueden estar presentes síntomas como dolor neuropático y radicular, así como déficit motor y/o sensitivo. Mientras que en la fase clínica se agregan convulsiones y alucinaciones.
DIAGNÓSTICO Y TRATAMIENTO:
Para llevar a cabo el diagnóstico de esta enfermedad, los criterios clínicos se basan fundamentalmente en dos pilares:
La presencia de la sintomatología cardinal (que incluye: estado de consciencia fluctuante, con deterioro progresivo hasta llegar al coma, espasmos fóbicos o inspiratorios, así como signos de disfunción autonómica); sumado al vínculo epidemiológico del contacto zoonótico.
Mientras que para el diagnóstico definitivo existen varias pruebas que se pueden realizar, sin embargo, ninguna de ellas permite diagnosticar la enfermedad previo al inicio de la fase clínica de la rabia; dentro de esas pruebas se encuentran: búsqueda y aislamiento del virus mediante diversas técnicas de fluorescencia o biología molecular, ya sea desde muestras de biopsia del tejido cerebral, o del líquido céfalo-raquídeo (LCR).
Así mismo, el diagnóstico diferencial de esta patología incluye otras encefalitis causadas por virus como el herpes, enfermedades importadas como la encefalitis japonesa, el abuso de sustancias, entre otros.
Ya que la enfermedad, una vez que el virus se ha diseminado desde los nervios periféricos hasta el SNC, es mortal, el tratamiento en estos casos es netamente sintomático, siendo estos pacientes generalmente ingresados a una sala de cuidados intensivos (en donde suelen fallecer de 3 a 5 días posteriores a su ingreso).
De igual manera, se recomienda en todos los casos la profilaxis post-exposición, ya que en los pocos casos de pacientes que han sobrevivido, ésta se aplicó. Como ya se ha mencionado, se necesita de la replicación del virus en el sitio de inoculación, para su posterior desarrollo en el SNC, por esa razón se dispone de cierto tiempo para la aplicación de estas medidas que permitan evitar el desarrollo de la enfermedad (una vez que el virus penetra en los nervios periféricos, su propagación hacia el SNC es inevitable).
Hemos llegado entonces al propósito de este artículo, el cual se trata principalmente de brindar información acerca de cómo actuar ante una situación en la que ocurre un accidente por mordedura de algún animal sospechoso de contagiar el virus de la rabia, al humano involucrado en el accidente en cuestión, para de esta forma evitar el desarrollo de la enfermedad antes de que se produzca.
Para esto, es fundamental saber identificar la situación, así como determinar el tipo de mordedura, y ciertos factores relacionados a la misma, que nos permitirán establecer un protocolo en función a cada caso.

Se podría definir como cualquier situación que incluya un antecedente de mordedura, arañazo o cualquier otro tipo de contacto de la piel o las mucosas de la persona, con la saliva de animales capaces de portar y transmitir el virus, (acá se incluyen animales tanto domésticos como salvajes: perros, gatos, carnívoros salvajes como el zorro, murciélagos, entre otros), valorando las condiciones epidemiológicas de la enfermedad en el área donde ocurrió, así como la procedencia del animal involucrado.
Una de las cosas mas importantes en estos casos es saber cómo identificar los casos más graves de estas mordeduras, ya que en función a la gravedad de cada caso clínico se decidirá la conducta pertinente para abordar a cada paciente.
De esta forma vemos como existen dos tipos de mordeduras, de acuerdo a las características que presenten las mismas, las cuales nos permiten llevar a cabo una clasificación simple en:
Mordeduras Leves: aquellas que ocurren en brazos, antebrazos, piernas y tronco.
Mordeduras Graves: son aquellas ubicadas en cabeza, cara, cuello, genitales, dedos de manos y pies; de igual forma entran en esta categoría las mordeduras múltiples y aquellas ocasionadas por animales salvajes (zorros, murciélagos, etc.)
Así mismo, existen ciertos factores que deben ser considerados a la hora de evaluar la gravedad de cada accidente, dentro de ellos destacan: la naturaleza de la exposición, la presencia de rabia en la zona, el estado clínico del animal involucrado en el accidente, así como la disponibilidad o no de observarlo.

Fuente de la Imagen: Pixabay
De esta forma, según la Organización Mundial de la Salud (OMS), se ha establecido un protocolo de actuación que tiene como base fundamental, los pasos en general que se siguen ante la sospecha de cualquier enfermedad de notificación obligatoria, y adaptándose en esta instancia según sea cada caso en particular.
Estos pasos contemplan lo siguiente:
Notificación Semanal al Servicio de Epidemiología. Esto significa que ante cualquier caso sospechoso de contagio del virus de la rabia por parte de un humano, el mismo deberá ser notificado a dicho servicio en su informe semanal. Por esta razón es fundamental que el equipo de salud lleve a cabo el aviso, y aun más importante es que el paciente acuda a la emergencia más cercana.
Limpieza de la herida. El mismo consiste en un lavado generoso de la herida por lo menos por 15 minutos, con agua, jabón y algún antiséptico tópico. Se recomienda evitar el cierre completo de la herida al suturar, solo aproximando los bordes, y esperara entre 7 a 14 días para su reparación definitiva. Deberán indicarse además antibióticos en caso de ser necesario, y de igual forma la profilaxis con la vacuna antitetánica si corresponde. (Más adelante se expondrá el protocolo a seguir según sea el esquema de vacunación de cada paciente).
Inmunización para rabia. Se lleva a cabo con la vacuna antirrábica, de la cual existen actualmente dos tipos, ambas de alta calidad y eficacia, cada una de ellas se aplica según su esquema específico, y siguiendo las indicaciones recomendadas según sea cada caso de mordedura sospechosa de rabia. A continuación será explicado este protocolo de actuación, el cual es muy importante conocer.
Llenado de la Ficha Epidemiológica de Caso de Mordedura Sospechosa de Rabia. Este paso también es muy importante, ya que dicha ficha nos permite la recolección de datos que son muy importantes a la hora de evaluar los casos para decidir el protocolo a seguir según las características de la mordedura; y de igual forma dichos datos quedarán registrados para el servicio epidemiológico que los requiere.
Recomendaciones para observar y vigilar al animal implicado en la mordedura. Como ya se ha explicado, la disponibilidad que exista o no, para tener vigilado al animal, será uno de los factores a tomar en cuenta a la hora de decidir cómo se actuará, ya que una vez que el animal enfermo de rabia, muerde a un humano, por el curso natural de la enfermedad, éste tendrá un gran deterioro de salud en los días próximos, presentando cambios propios de la rabia, como cambios en la conducta, alteración de su estado de consciencia y comportamiento, hidrofobia, hipersalivación, etc., estos signos y síntomas en cuestión de días serán seguidos por la muerte del animal (no se puede evitar). Y esto sería indicativo de que el animal implicado en el accidente, SÍ transmitió el virus a la persona, razón por el cual el protocolo de vacunación deberá ser completo, con vacuna y suero; mientras que si el animal goza de buena salud en los primeros cinco días posteriores a la mordedura, y dependiendo de las características de la mordedura, el esquema de vacunación sería diferente. (Esto será más explicado con el cuadro de esquema de vacunas antirrábicas a continuación).
VACUNA ANTIRRÁBICA:
Existen dos vacunas utilizadas actualmente, cuyas composiciones son con virus inactivados cultivadas en líneas celulares, y vacunas de huevos embrionados. Ambas son muy seguras y eficaces. En nuestro país son utilizadas las dos siguientes vacunas:

Ahora bien, el esquema de vacunación a seguir dependerá de la situación de cada caso clínico, para dar una mejor explicación de esto, se realizará mediante cuadros que presentan diversos escenarios, divididos en dos partes:
- Parte I: Conducta en caso de: ANIMALES NO OBSERVABLES, SALVAJES, O DONDE SE CONFIRME RABIA.
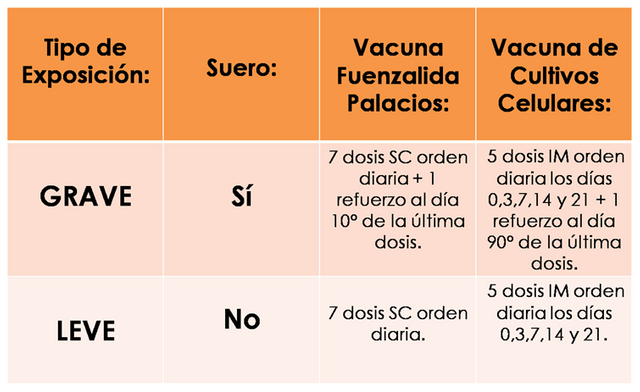
Leyenda y Explicación: Como se puede observar, en esta situación tan delicada en donde el accidente de la mordedura se produjo por un animal que no es posible observar para su vigilancia epidemiológica, uno salvaje, o bien en donde se haya comprobado la presencia de rabia, se procederá en función del tipo de herida, aplicando el suero antirrábico solo en casos donde la mordedura sea grave (que cumpla con las características antes explicadas), mientras que el proceso de vacunación se llevará a cabo SIEMPRE, con la variedad de que en los casos de heridas leves no se colocará el refuerzo, contrario a los casos de mordedura grave en donde además de cumplir el esquema de las 7 o 5 vacunas según el tipo, se aplicarán los refuerzos en los días correspondientes.
- Parte II: Conducta en caso de: ANIMALES (PERROS Y GATOS) QUE SÍ PUEDEN SER OBSERVADOS.

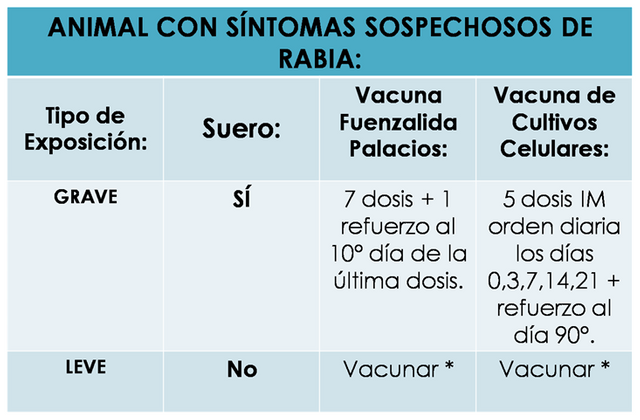
Leyenda y Explicación: Ahora, acá se observa como en caso de que el animal involucrado en la mordedura sea observable para su vigilancia epidemiológica, pueden a su vez existir dos escenarios: que el animal se compruebe sano o enfermo. Así pues, en el caso de que al observar el animal (por un mínimo de 5 días), se comprueba que este sigue vivo y sano, y si la lesión fue leve, NO SE APLICARÁ NI VACUNA NI SUERO; mientras que si la lesión fue grave, se aplicará la vacuna durante los primeros días (si al 5° día se comprueba su buena salud, se pueden suspender), esto debido al hecho de que la buena salud del animal descarta la presencia de rabia, por lo tanto no es necesario continuar con el esquema en la persona.
Mientras que si en el animal se comprueban síntomas sospechosos de rabia, deberá APLICAR EL SUERO Y CUMPLIR EL ESQUEMA COMPLETO DE VACUNAS más su respectivo refuerzo el día que corresponda, en los casos de heridas graves; mientras que si la herida fue leve, se llevará a cabo la vacunación durante los primeros días, esperando ver la evolución del animal (si este resultara sano, se puede suspender su aplicación).
Ahora, podemos ver como todas las características del accidente que habíamos mencionado, desde su lugar anatómico y gravedad, las posibilidades de observar o no al animal involucrado, y las condiciones epidemiológicas de rabia en la zona, repercuten en el tipo de conducta que se deberá tener en cada caso en particular. Pero de esto, lo más importante es recordar que la prevención de este tipo de accidente es fundamental, así como fomentar la salud e higiene de los animales con los que se está en contacto; de igual forma, una actuación rápida es clave para evitar el desarrollo de la enfermedad en el humano, para de esta forma contribuir a disminuir su morbi-mortalidad.
Conclusiones:
La rabia es una enfermedad de origen zoonótico, que afecta al Sistema Nervioso Central (SNC), al viajar a través de los nervios periféricos hasta la corteza cerebral, desde el lugar o sitio de inoculación del virus homónimo, que es su agente etiológico. Una vez que esta enfermedad se ha desarrollado, cursa con una clínica neurológica muy agresiva y de duración variable, sin embargo, con un desenlace mortal para todos quien la padecen; afortunadamente es posible evitar el desarrollo de esta enfermedad con las medidas preventivas apropiadas, y para ello es necesario estar al tanto de las características que convierten a un accidente con algún animal, en una mordedura sospechosa de rabia.
Ya que en esos casos, y según las características de cada caso en particular, se deberá seguir un protocolo de actuación en específico, que permitirán evitar la aparición de esta enfermedad, y de esta forma disminuir su elevada morbi-mortalidad.
Referencias Bibliográficas:
[1] Rabia: 99.9% Mortal, 100% Prevenible. Victoria Frantchez.
[2] Rabia: Infección Viral del Sistema Nervioso Central. Llamas López Leonardo.
[3] World Health Organization. Rabies fact sheet. Geneva, 2017.
[4] Warrell MJ, Warrell DA. Rabies: the clinical features, management and prevention of the classic zoonosis. Clin Med (Lond) 2015.
[5] Organización Panamericana de la Salud. Comisión Nacional de Zoonosis.
[6] Gómez JA. La rabia: ¿Una historia de nunca acabar? Neurología 2016.


Saludos nuevamente querida comunidad de Steemit, en especial a las comunidades de @stem-espanol, @steemstem, @curie, @utopian-io, @cervantes y @entropia, por su constante apoyo al contenido que comparto con todos ustedes; en esta oportunidad quise presentarles este artículo en función de lo frecuente de esta patología en nuestro medio, y me pareció que un buen abordaje del tema, y la presentación de un caso clínico era la mejor forma de explicar el tópico para una mayor comprensión. Espero les haya gustado mi aporte a la comunidad, siempre es un placer para mí compartir contenido médico con todos ustedes. Hasta la próxima! :)

This post has been voted on by the SteemSTEM curation team and voting trail. It is elligible for support from @curie.
If you appreciate the work we are doing, then consider supporting our witness stem.witness. Additional witness support to the curie witness would be appreciated as well.
For additional information please join us on the SteemSTEM discord and to get to know the rest of the community!
Please consider setting @steemstem as a beneficiary to your post to get a stronger support.
Please consider using the steemstem.io app to get a stronger support.