Allergia: Patomeccanismo, Diagnosi e Strategie Terapeutiche
La prevalenza delle malattie allergiche è aumentata significativamente negli ultimi decenni, in particolare nei paesi industrializzati. L'allergia è il risultato di una risposta immunitaria maladattiva in cui il corpo identifica erroneamente sostanze innocue (allergeni) come patogeni, scatenando processi infiammatori patologici. Questo articolo esplora i meccanismi, lo spettro clinico e le opzioni terapeutiche per le condizioni allergiche.
Patomeccanismo dell'Allergia
Lo sviluppo di una reazione allergica è un processo immunologico complesso che può essere suddiviso in due fasi principali:
Sensibilizzazione: Durante la prima esposizione a un allergene, le cellule presentanti l'antigene (cellule dendritiche) presentano l'allergene ai linfociti B, che producono anticorpi IgE. Questi anticorpi si legano alla superficie dei mastociti.
Fase Effettore: In caso di esposizione ripetuta all'allergene, i mastociti vengono attivati e rilasciano mediatori infiammatori, come l'istamina, portando al caratteristico spettro sintomatico clinico.
Manifestazioni Cliniche
Lo spettro clinico dell'allergia varia a seconda del sistema organico interessato e della modalità di esposizione all'allergene:
Allergie Respiratorie: Rinite allergica (naso che cola, congestione nasale, starnuti), asma bronchiale.
Sintomi Dermatologici: Dermatite atopica, orticaria, angioedema.
Sintomi Gastrointestinali: Nausea, crampi addominali, diarrea.
Anafilassi: Una reazione sistemica che può portare a ostruzione delle vie aeree e collasso cardiovascolare.
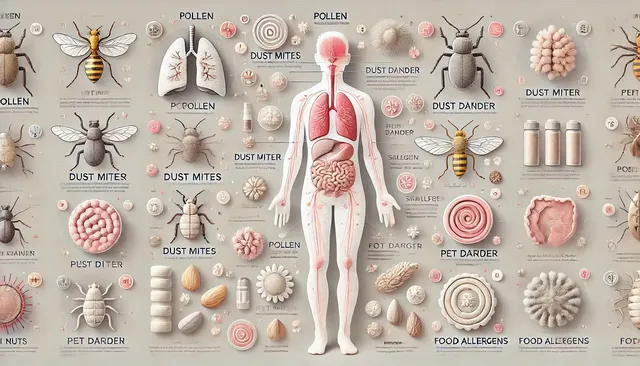
Allergeni Comuni
Le allergie sono più comunemente scatenate dalle seguenti sostanze:
Allergeni Inalati: Pollini, acari della polvere domestica, spore di muffa, antigeni di origine animale.
Allergeni Alimentari: Latte, uova, pesce, noci, crostacei.
Allergeni Farmacologici: Penicillina, sulfonamidi.
Allergeni da Punture di Insetti: Veleno di api e vespe.
Approcci Diagnostici
Una diagnosi accurata delle allergie è cruciale per un trattamento adeguato. I metodi più comuni includono:
Test Cutanei: Prick test e test intradermici per rilevare reazioni locali a allergeni sospetti.
Diagnostica In Vitro: Misurazione dei livelli di IgE specifiche utilizzando immunochemiluminescenza o ELISA.
Test di Provocazione: Test di provocazione orale o per inalazione condotti sotto supervisione medica.
Opzioni Terapeutiche
La gestione dell'allergia richiede un approccio multidisciplinare, che va dal sollievo sintomatico alla modulazione immunitaria:
Trattamento Farmacologico:
Antistaminici: Antagonisti del recettore H1 per alleviare i sintomi mediati dall'istamina.
Corticosteroidi: Agenti antinfiammatori locali e sistemici.
Antagonisti del Recettore dei Leucotrieni: Per i sintomi allergici respiratori.
Immunoterapia: La desensibilizzazione specifica per l'allergene può indurre una tolleranza a lungo termine.
Gestione dell'Anafilassi: Uso di autoiniettori di adrenalina (EpiPen) in casi acuti.
Prevenzione
La prevenzione dell'allergia si concentra sulla minimizzazione dell'esposizione agli allergeni e sulla regolazione del sistema immunitario:
Controllo Ambientale: Deumidificazione, utilizzo di purificatori d'aria.
Evitare gli Allergeni: Strategie per ridurre l'esposizione stagionale ai pollini, ad esempio con filtri per finestre.
Rafforzare il Sistema Immunitario: Una dieta ricca di vitamine e attività fisica regolare.
Conclusione
L'allergia rappresenta una risposta immunitaria esagerata ma potenzialmente controllabile. L'applicazione di tecniche diagnostiche e terapeutiche moderne può migliorare significativamente la qualità della vita delle persone colpite. La prevenzione e l'intervento precoce sono fondamentali per ridurre il carico delle malattie allergiche.